看得见心跳,更读得懂心衰:小动物心脏超声为何成为心血管研究的“动态金标准”?
时间:2026-05-11 阅读:109
写在前面
在心血管研究中,我们总想更早一步看见病变、读懂机制、预测转归。 但很多关键变化,并不会一开始就写在病理切片上,也未必第一时间反映在终点指标里。真正决定实验成败的,往往是那些发生在活体、动态、连续过程中的心脏结构与功能变化。
这也正是小动物心脏超声越来越重要的原因。
无论是心肌梗死、心力衰竭、压力超负荷性心肌肥厚、糖尿病心肌病,还是药物性心脏毒性评价,小动物心脏超声都已不再只是辅助检测手段,而是贯穿模型构建、分组判断、疗效评估和机制验证全过程的核心工具。
它最大的价值,不只是“看到了心脏”,而是能在不牺牲动物的前提下,动态、无创、定量地回答一个关键问题:这颗心,到底发生了什么变化,又在朝哪个方向发展?
和 HE、Masson、WB、qPCR 等终点检测不同,心脏超声最大的优势在于,它评估的是活体状态下的真实心脏功能。
它不仅能观察左心室壁是否变薄、心腔是否扩大、室壁运动是否减弱,还能同步获得左心功能、舒张功能、局部室壁运动、瓣膜血流等多维信息。
换句话说,它不是单纯“拍一张图”,而是在用实时影像记录心脏重构的全过程。
对于科研来说,这意味着 3 个核心价值:
1. 能做动态追踪
同一只动物可以在造模前、造模后 1 天、7 天、14 天、28 天甚至更长时间点重复检测,直接观察疾病进展和药物干预效果。
2. 能减少个体差异
传统终点取材往往需要不同时间点处死不同批次动物,而超声允许对同一只动物做纵向随访,大幅提高统计效能。
3. 更贴近临床转化
临床心血管评估高度依赖超声心动图,动物实验若采用相同逻辑进行功能评价,数据在临床沟通和项目转化中会更有说服力。
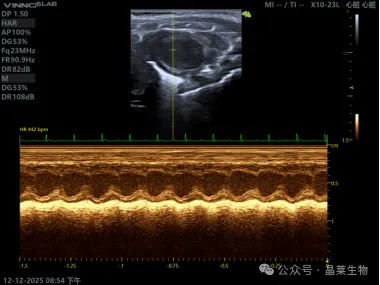
(左心室长轴-M型)
很多研究者一提心脏超声,首先想到的是 LVEF 和 FS。它们当然重要,但如果只看这两个指标,往往远远不够。
1. 收缩功能指标:判断“泵血能力”是否下降
LVEF(左心室射血分数)和 FS(短轴缩短率)是最经典的收缩功能指标,常用于评估心梗、扩张型心肌病、心衰等模型中心脏泵血能力是否受损。
一般来说,LVEF 下降提示整体收缩功能减退,FS 降低提示左心室缩短能力下降,两者联合判断更稳妥。
2. 结构重构指标:判断“心脏是否被改写”
LVEDD、LVESD、LVIDd、LVIDs、IVS、LVPW 等参数,反映的是心腔大小和室壁厚度变化。
如果出现左室扩张、室壁变薄,通常提示不良重构;如果出现室壁增厚,则要警惕压力负荷或肥厚性重构。
3. 舒张功能指标:判断“心脏会不会放松”
在 HFpEF、糖尿病心肌病、高血压相关心肌重构等研究中,舒张功能异常往往早于收缩功能下降。
此时 E/A 比值、E/e’ 等参数就很关键,它们能帮助识别“心脏虽然还在射血,但已经不会好好舒张”的早期病变。
4. 局部室壁运动:判断“是不是局灶性损伤”
在心肌梗死模型中,局部室壁运动异常往往比整体 EF 变化更早出现。前壁、前间隔、心尖部运动减弱或消失,常提示 LAD 供血区缺血或梗死成功。
所以,真正高质量的小动物心脏超声,不是只给一个 EF 数值,而是从结构 + 功能 + 动态变化三个层面共同判断模型质量和干预效果。
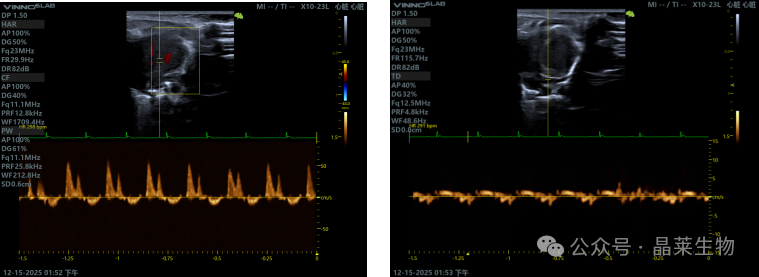
心脏超声真正专业的地方,不只是因为它“能测”,更因为不同模型要看不同指标,不能套一个模板打天下。
1. 心肌梗死模型:重点看局部室壁运动和左室重构
冠脉结扎后,最先关注的是梗死区域室壁活动是否减弱、LVEF 是否下降、左室是否逐渐扩张。
如果术后早期就出现明显局部运动异常,并伴随 EF 下降,通常提示造模成功。
2. 压力超负荷模型:重点看心肌肥厚和后期失代偿
早期往往表现为室间隔和左室后壁增厚,心腔未必立刻扩大;到了后期,则可能出现肥厚向扩张性重构转变,EF 开始下降。
3. 糖尿病心肌病/HFpEF:重点看舒张功能
这类模型常见问题是“EF 看起来还可以,但心脏已经出问题了”。
因此需要更关注 E/A、E/e’、左房变化及心肌顺应性相关参数,而不是只盯着收缩功能。
4. 药物心脏毒性评价:重点看早期、轻微、可逆改变
如蒽环类药物、靶向药物或新型递送系统评价中,超声能在明显病理损伤前发现功能波动,是药物安全性研究中非常有价值的动态监测工具。
很多团队觉得小动物心脏超声“重复性差”,其实真正拉开差距的,常常不是设备本身,而是标准化水平。
以下几个环节,最容易决定数据质量:
1. 麻醉深度是否稳定
麻醉过深会显著抑制心率、影响收缩功能,导致 EF 假性下降;麻醉过浅则动物体动增加,图像质量不稳定。
通常建议采用低浓度异氟烷维持,尽量在保证固定的同时减少对循环系统的抑制。
2. 体温是否维持
小鼠代谢快、散热快,检查过程中一旦体温下降,心率和血流动力学参数都会改变。
因此,恒温板、体温监测和稳定的保温系统不是附加项,而是保证结果可信的必要条件。
3. 取像切面是否标准
长轴、短轴、乳头肌水平、二尖瓣口水平这些标准切面若不统一,不同时间点的数据就很难比较。
尤其 M 型测量时,切面稍有偏斜,室壁厚度和腔径结果就会明显失真。
4. 检测时间点是否合理
不同模型的病理进展不同,超声检测时间设计必须贴合模型特点。
例如心梗模型适合看急性损伤期与慢性重构期,TAC 模型更强调肥厚形成期与失代偿期,糖尿病心肌病则更适合做长期随访。
一句话总结:心脏超声不是“按一下探头出结果”,而是一套对设备、操作者和实验设计都有要求的系统工程。

结语
在心血管研究里,真正有价值的,从来不是某一个单点指标,而是对心脏变化全过程的持续理解。
小动物心脏超声之所以越来越重要,不是因为它“先进”,而是因为它足够贴近疾病真实进展,也足够贴近临床评价逻辑。
它看见的,不只是跳动的心脏;更是心肌损伤的起点、心室重构的轨迹、药物干预的证据,以及一个项目能否走向高质量转化的底层支撑。
如果你正在开展心肌梗死、心衰、心肌肥厚、糖尿病心肌病或药物心脏毒性相关研究,小动物心脏超声,值得成为你实验设计中更靠前的一环,而不是最后补上的一项检测。
关于晶莱















