偏头痛模型构建大全
时间:2022-11-21 阅读:1724头痛是以反复发作性单侧或双侧、中重度头痛为临床特点的慢性疾病。
偏头痛具有较高的致残率,严重影响病人的工作和生活质量,但其发病机制尚不十分清楚,存在多种学说。进一步研究偏头痛的发病机制、开发偏头痛新的治疗途径和方法,成为重要的医学问题和社会问题。
此类模型是依据三叉神经血管学说建立的,当颅内外神经血管受到电击、化学试剂等外界刺激,刺激信号由三叉神经节传递至三叉神经尾核,经联合脑干和下丘脑核将信号映射到丘脑,造成偏头痛。
目前常用的有三种模型:电刺激三叉神经模型、电刺激硬脑膜神经末梢模型和炎症物质刺激硬脑膜模型。
1. 电刺激三叉神经模型
该模型发病原理是电击使三叉神经传出的信号受阻,诱发偏头痛。
造模方法:
造模需将大鼠麻醉固定,头部中央去毛消毒后切开暴露颅骨,以颅中线冠状缝交叉点前 4 mm 为前界,交叉点后 6 mm 为后界,钻开两个相距 1 cm 的直径约 1 mm圆孔,暴露上矢状窦上硬脑膜,用与线接口连接好的单极电极置于钻好的圆孔中,直至三叉神经节,选用低频率电极刺激大鼠。麻醉消失后若观察到大鼠口鼻分泌物会明显增加,咀嚼肌收缩剧烈,说明造模成功。
亦通过检测硬脑膜血浆蛋白、血液中降钙素基因相关肽(CGRP)和原癌基因 c-Fos 蛋白mRNA 表达变化判断造模成功与否。
2. 电刺激硬脑膜神经末梢模型
该模型与偏头痛发作时病理生理特征类似,采用电位刺激上矢状窦区的硬脑膜,刺激信号传入大鼠三叉神经血管系统,造成硬脑膜神经源性炎症,形成模型。
造模方法:
实验选用腹腔注射 10%戊巴比妥钠(用量规格 3.5~4.0 mL/kg)的方法麻醉固定大鼠,于头部中央处去毛消毒并切开皮肤,使颅骨暴露。在距颅中线与冠状缝交叉点4mm 和 6 mm 处用台式牙科钻分别钻开直径约1mm 圆孔,暴露上矢状窦旁硬脑膜后插入电极,刺激大鼠。电刺激参数设置为低频率电极,电流 2.0 mA,脉宽 0.5 ms,波形方波,刺激时间 15~20 min。
考察指标包含血浆和脑组织的 CGRP、P 物质、去甲肾上腺素(NE)等。
3. 炎症物质刺激硬脑膜模型
炎症物质刺激硬脑膜模型的造模原理与电刺激硬脑膜神经末梢机理相同。
造模方法:
在保护硬脑膜不受损坏的情况下,于前后囟中点右侧旁 5 mm 处钻一直径 1 mm 的小孔并导入内置管,待麻醉的大鼠恢复意识,使用内置管输入“炎症汤”[inflammatory soup,IS:含 1 mmol/L 前列腺素 E2、1 mmol/L 缓激肽、1 mmol/L 组胺、1 mmol/L5-羟色胺(5-HT)的磷酸盐缓冲溶液,pH=7.4]。
通常检测血液中 CGRP 及 c-Fos 蛋白变化、测量动物的机械性刺激痛阈值和温度痛阈值判断是否造模成功。
在三种刺激三叉神经的动物模型中,电刺激三叉神经模型、电刺激硬脑膜神经末梢模型的发病机理与人类偏头痛发作时的病理表现相似,其中电刺激三叉神经模型更利于解释疾病发生时生物学的复杂性。
不足的是刺激三叉神经的动物模型易受到开颅手术和组织暴露的限制影响,对实验环境的卫生与操作人员的技术水平也需一定要求。此外,大鼠经麻醉后会在一定程度上减弱刺激造成的偏头痛的反应,因此不能确切反映偏头痛的发病过程。
此类模型源于皮层扩布性抑制 (Cortical spreading depression, CSD) 学说,用于偏头痛先兆的发病机制研究及治疗药物的作用研究。
CSD 指各种因素刺激大脑皮质后出现的从刺激部位向周围组织缓慢波浪式扩展的皮质电活动抑制,CSD 到达区域脑血流降低,引起局灶性神经症状与体征。皮层扩布性抑制学说能很好地解释偏头痛先兆,也是国际公认的 CSD 研究经典的模型。
造模方法:
常以脉冲电刺激或机械、化学物质刺激大脑皮质。以氯化钾化学刺激模型为例,将大鼠麻醉固定后,暴露颅骨,于大鼠前囟后 7 mm,旁开 1 mm 处的颅骨上钻开一直径 2 mm 的小孔,用纤维操作针轻轻移开硬脑膜,暴露大脑皮层,经小孔向大脑皮层撒入约 3 mg 的固体氯化钾。
此类模型的优点为手术创伤小,可重复性好,造模方法简单、方便。其缺点在于对观察的仪器要求较高。
1. 硝酸甘油诱导偏头痛模型
硝酸甘油模型是依据血管学说建立的。
造模方法:
注射硝酸甘油后,体内产生的一氧化氮(NO)引发脑部血管扩张,诱发神经源性炎症从而产生偏头痛。实验采用皮下注射硝酸甘油注射液(5.0 mg/mL)(注射量为 10 mg/kg)大鼠模型,40 min 后大鼠若出现双耳发红、前肢频繁挠头、爬笼次数增多和烦躁不安等,则证明造模成功。
除根据行为变化判断造模成功与否外,亦可检测大鼠血液中 c-Fos、c-Jun 基因表达阳性细胞数及阳性细胞面积和灰度、血管活性物质 CGRP、血管内皮素以及神经递质 5-HT 的含量变化进行判断。
2. 利血平低化5-HT偏头痛模型
5-HT偏头痛模型是依据神经递质假说、皮层抑制扩散(CSD)学说建立的,5-HT 代谢紊乱会导致偏头痛的发生,而利血平能使血管扩张,消耗脑内的儿茶酚胺和 5-HT,造成 5-HT 突然变化。当血浆 5-HT 浓度下降时,大动脉张力性、收缩性消失,血管壁扩张从而引发偏头痛。
造模方法:
造模采用利血平生理盐水溶液,以 0.1 mg/kg的剂量对小鼠背部进行皮下注射,连续注射 7 d。每日注射时,需根据小鼠每日体质量变化调整利血平用量。第 8 天小鼠出现闭目、四肢无力、体温下降、厌食疲倦和抽搐等行为说明造模成功。
检测方法除监测偏头痛行为外,还有采用热板法测痛阈值、测定大脑脏器系数和对大脑血凝块吸收情况、测血管内单胺类神经递质 5-HT、5-羟吲哚乙酸(5-HIAA)的含量等方法。
注射利血平后的模型小鼠会因 5-HT 急剧减少导致颅外动脉病理性扩张,脑血流增加,引发剧烈头痛,符合偏头痛发病相关病理特征,但不足的是造模时间长、操作复杂。
3. 注射CGRP诱导偏头痛模型
CGRP 诱导偏头痛模型的建立依据是神经递质假说,三叉神经节的神经元中约含有 50%的 CGRP,CGRP 紊乱是造成偏头痛的重要原因。
造模方法:
采用腹腔注射麻醉固定大鼠的方法,将一根无菌的针头插入眼眶颧部,针头连接的 0.5 mL 注射器需与头部中线成 10°,待针头接触右三叉神经节后,注射 CGRP 造模。注射后大鼠会出现眶周机械性疼痛、光敏感和焦虑样行为,说明造模成功。
该模型便于理解神经递质的作用机制,但涉及成本较高,模型不易复制。
基因工程偏头痛鼠模型主要是利用基因敲除技术而建立的,关于基因工程模型鼠的偏头痛类别目前主流还是家族性偏瘫型偏头痛(FHM)。已发现 3 个基因与FHM 的发生有关,分别是CACNA1A、ATP1A2 和SCN1A,这些致病基因均位于常染色体上,呈显性遗传,发病机制主要与异常基因导致离子通道异常有关。
针对前两种基因敲除研发出了两种较为常用的模型:FHM-1 模型(Familial Hemiplegic MigraineType 1)、FHM-2 模型(Familial Hemiplegic MigraineType 2)。
这种转基因模型的缺陷在于,他们涉及的基因有限,而偏头痛的发生被认为是多基因相关的,因此其代表性较差,应用范围也相对狭窄。
1. FHM-1 模型
FHM-1模型是孟德尔遗传学的先兆性偏头痛的亚型,具有独特的生物学遗传特征,该症状是由 CACNA1A 基因的编码神经元 Cav2.1钙离子通道里的 1 个亚基缺失突变引起的。
研究FHM-1模型发现基因缺失能够增加小脑神经元的Cav2.1 电流密度,增强了神经肌肉接点的神经传递,降低了动物全身部位的阈值,增加了CSD的速度,与人类先兆性偏头痛的发病机制类似。
FHM-1小鼠是研究偏头痛机制和治疗方法可靠的基因遗传改造动物模型。
2. FHM-2 模型
FHM-2 模型与编码 Na+/K+泵的α2 亚基的基因 ATP1A2 中的突变和染色体 1q23(OMIM 602481)有关,发病机制是由 ATP1A2 单个等位基因功能丧失引起的。
FHM 模型不但适用于偏瘫型头痛,还适用于普通型偏头痛,除了表现出偏瘫型的行为,其他症状均与普通型偏头痛相符,症状多出现于单侧或双侧额疼痛。目前在已建立的 FHM 模型中,FHM-1 模型和 FHM-2 模型均属于常用类型,它们支持了 CSD学说这一观点。
1. 离体血管模型
以离体的动物或人脑膜中动脉等血管为研究对象,将其于置于特定的缓冲液中,观察某些第二信使物质或内源性神经肽在偏头痛发病机制中的作用,或通过测定不同药物浓度对血管舒缩的影响,来检测偏头痛治疗药物的作用。
该模型基于血管源性学说建立。依据该学说建立的偏头痛离体血管模型,是在人为控制的条件下,研究药物与血管上相应受体间的相互作用,能够详细评估抗偏头痛药物的药理学特点;但因其是在离体条件下,不受全身神经、体液等多种因素的影响,不能全面地反映偏头痛复杂的发病过程。
2. 三叉神经离体培养模型
该模型为器官水平的模型,通过检测 CGRP 变化来反映偏头痛发作过程。
造模方法:
以大鼠为例,取大鼠双侧三叉神经节,置于不含血清的改良的 DMEM 培养液中,37 ℃恒温培养12~48 h,应用免疫组化比较降钙素基因相关肽(calcitonin gene-related peptide, CGRP) 阳性表达的细胞数,实时定量 PCR (real-time polymerase chain reaction, RT-PCR) 法确定 CGRP-mRNA 表达水平的变化。
其理论依据为:偏头痛发作时会激活三叉神经 - 血管系统,三叉神经节逆向释放血管活性肽类物质如 CGRP,当头痛缓解后其释放水平降至基线水平。该模型可用于偏头痛发病机制的研究或偏头痛药物治疗靶点的研究。
此模型制备周期短、短期内可大量复制;但其实验条件需要精确控制,且稳定性较差,对实验设备及实验人员技术水平要求较高。此外,作为离体实验模型,该模型不能反映痛觉信息的中枢传递过程,故也不能完全模拟偏头痛的病理生理机制。
常见偏头痛模型优缺点
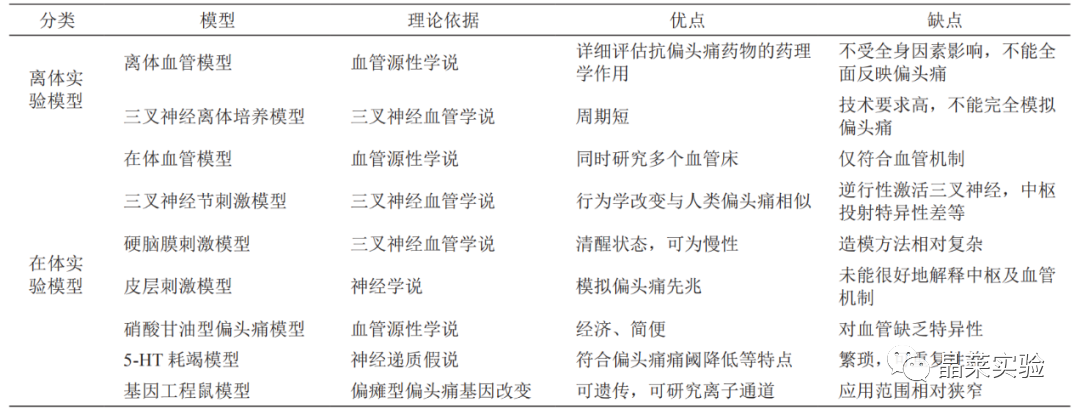
1. 中医证候偏头痛模型
中医证候是指疾病发生和演变过程中某阶段以及患者个体当时所处特定内、外环境本质的反映,能够揭示偏头痛的病因、病位、病性等。
中医临床偏头痛证候表现常为肝阳上亢、气滞血瘀或肝风挟瘀等,但因造模技术及经验的缺乏,应用于中医证候偏头痛模型的主要为肝阳上亢和血瘀证。
模型举例:
① 采用连续21天给大鼠灌胃附子汤[2 g/(kg·d)],然后给药硝酸甘油诱导偏头痛,建立肝阳上亢偏头痛模型。附子汤具有燥热功效,易灼伤肝肾之阴,大鼠灌胃后所产生的临床发病表现符合中医认为的肝阳上亢证候。中医认为“寒则凝,凝则成瘀”。
② 建立血瘀型偏头痛模型,采用动物皮下注射肾上腺素(1.6mg/kg)和冰水浴联合构建,该方法中冷水刺激血管收缩,促进血栓形成,肾上腺素可使外周血管强烈收缩,心脏负荷加重,促使血液运行障碍。
2. 其他模型
炎症因子和血管活性介质(5-HT、神经肽、P 物质等)传递到循环系统引发的慢性炎症反应、肠内微生物群对肠内免疫环境的调节以及自主神经对肠内神经系统的功能调节,这些作用都证明了肠道菌群能够影响神经系统和偏头痛。
相关研究表示在研究治疗胃肠道菌群感染诱发抑郁症偏头痛的过程中,采用慢性应激和抑郁大鼠模型,观察胃肠道组织病理和胃肠道菌群的变化,发现高浓度小檗碱对于抑郁症所致偏头痛症状有缓解作用。
微生物-肠-脑轴是研究偏头痛新发病机制的重要方向,但实验干扰肠道菌群对大脑所产生反应的机制尚不明确,因而未来可尝试依据肠道菌群结构紊乱诱发偏头痛建立模型,帮助探究偏头痛相关发病机制。
光遗传学是2005年开始迅速发展起来的一项新技术,它将光学技术与基因工程技术相结合,通过对视蛋白(光敏蛋白)的控制,调节离子流,从而实现对神经元电活动的操控。该技术具有精准特性,已被用于许多神经系统疾病的发病机制及治疗性研究中,在疼痛领域的的应用也取得一定进展。
据不同的理论和发病机制建立偏头痛药理模型各有其优缺点,在研究偏头痛药物及中药方剂过程中应根据偏头痛的分型选用合适的动物模型。













